بیماری پارکینسون روش حرکت شما را تحت تأثیر قرار می دهد و زمانی رخ می دهد که مشکلی برای سلول های خاص عصبی رخ دهد. به طور معمول این سلول های عصبی یک ماده شیمیایی مهم به نام دوپامین می سازند که به قسمتی از مغز پیامی را برای کنترل حرکت صادر می کنند این ماده به ماهیچه ها کمک می کند که به نرمی حرکت کنند و آن چه شما از آن ها می خواهید انجام دهند. در زمان ابتلا به پارکینسون این سلول های عصبی شکسته می شوند و دوپامین به میزان کافی وجود ندارد و شما برای حرکت هایی که می خواهید انجام دهید با مشکل مواجه می شوید.
بیماری پارکینسون پیش رونده است. به این معنی که در طول زمان بدتر می شود. اما این روند معمولاً به کندی و در طول سالیان رخ می دهد. البته درمان های خوب و مناسبی وجود دارد که به شما برای داشتن یک زندگی کامل کمک می کنند.
چه چیزی باعث بیماری می شود؟
هیچ کس به درستی نمی داند چرا این سلول ها شکسته می شوند اما دانشمندان با انجام مطالعات بسیار به دنبال پاسخ این سوال هستند. آن ها علل متحمل بسیاری مثل افزایش سن و سموم موجود در محیط را بررسی می کنند.
به نظر می رسد در بعضی افراد، ژن های غیر عادی باعث بیماری می شود اما تاکنون مدرک کافی در این زمینه وجود نداشته است.
نشانه های بیماری چه هستند؟
4 نشانه اصلی بیماری عبارت هستند از:
1- رعشه؛ یعنی لرزش و ارتعاش بدن. رعشه بر دست ها، بازوها، پاها و سر شما موثر است.
2- خشکی عضلات
3- کندی حرکات
4- مشکلاتی در تعادل و راه رفتن
افراد معمولاً در سنین 50 تا 60 سالگی نشانه ها را بروز می دهند اما در بعضی افراد این مسئله زودتر آغاز می شود.
رعشه اولین نشانه ای است که شما متوجه اش می شوید و یکی از معمول ترین نشانه های بیماری است. گرچه همه ی افرادی که به این بیماری مبتلا هستند، این نشانه را ندارند و مهم تر از آن این که هر فرد مبتلا به پارکینسون لزوما این نشانه را بروز نمی دهد.
رعشه اغلب در یک بازو یا پا و یا یک طرف بدن شروع می شود و احتمالاً زمانی که بیدار هستید اما بازوها یا پای آسیب دیده را حرکت نمی دهید بدتر می شود. به عبارتی زمانی که خوابید و یا عضو مصدوم را حرکت می دهید بهتر می شود.
در طول زمان، بیماری همه عضلات بدن را تحت تأثیر قرار می دهد و می تواند باعث مشکلاتی مثل بلع مشکل و یا یبوستشود. در مرحله بعدی فرد مبتلا به بیماری چهره ای بی حالت پیدا می کند و در صحبت کردن دچار مشکلاتی می شود. بعضی افراد دچار کاهش مهارت های روانی (دمانس) می شوند.
بیماری پارکینسون چگونه تشخیص داده می شود؟
پزشک شما سوالاتی راجع به وضعیت شما، نشانه ها و وضعیت سلامت گذشته ی شما می پرسد و آزمایش های عصب شناختی را انجام می دهد. آزمایش عصب شناختی شامل سوالاتی است که نشان دهنده ی میزان عملکرد مناسب اعصاب شما است. به عنوان مثال، پزشک حرکت شما را بررسی می کند، قدرت عضلات و واکنش های شما را می سنجد و بینایی شما را معاینه می کند. در برخی موارد از شما می خواهد که دارویی را امتحان کنید. اثر بخشی و عملکرد دارو به وی کمک می کند تا بفهمد که شما مبتلا به بیماری هستید یا نه. به علاوه او راجع به حال و حوصله ی شما نیز سوالاتی می پرسد.
البته هیچ آزمایش خون و یا تستی وجود ندارد که به کمک آن پزشک به وجود و یا عدم بیماری پی ببرد. اما آزمایشاتی هست که به پزشک کمک می کند بیماری های دیگری را که می تواند باعث این نشانه ها شود تشخیص دهد. به عنوان مثال ممکن است شما یک آزمایش MRI داشته باشید تا احتمال سکته و تومور مغزی بررسی شود.
چگونه درمان می شود؟
در حال حاضر درمان خاصی برای پارکینسون وجود ندارد. اما انواع مختلفی از داروها هستند که می توانند نشانه ها را کنترل کنند و به زندگی آسان تر همراه با بیماری کمک کنند.
اگر نشانه ها خفیف باشند، نیازی به درمان نیست. پزشک شما ممکن است ارائه نسخه را به زمان بروز نشانه ها موکول کند و بعد در صورت بدتر شدن بیماری میزان دارو را تغییر می دهد.
به علاوه ممکن است مجبور به مصرف چندین نوع دارو به صورت هم زمان باشید تا بیماری به طور کامل کنترل شود. Levodopa (لوُدوپا) که L- dopa هم نامیده می شود بهترین دارو برای کنترل نشانه های بیماری است. اما ممکن است در صورت مصرف در زمان طولانی و یا دوز بالا باعث ایجاد مشکلاتی شود.
گاهی پزشکان در مراحل اولیه بیماری از داروهای دیگری استفاده می کنند که استفاده از لوُدوپا را به تأخیر می اندازد. اما سایر داروها به اندازه لوُدوپا در کنترل نشانه ها موثر نیستند و به علاوه دارای اثرات جانبی هستند.
تصمیم راجع به این که چه موقع مصرف دارو شروع شود و چه دارویی اول استفاده شود برای هر فرد مبتلا، متفاوت است. پزشک شما به شما کمک می کند که انتخاب درستی داشته باشید.
در برخی موارد درمانی تحت عنوان تحریک عمیق مغزی به کار گرفته می شود. به این منظور جراح سیم هایی را در مغز شما جایگزین می کند. سیم ها پیام های الکتریکی جزئی را به قسمتی از مغز شما ارسال می کند که حرکت را کنترل می کند. این پیام های جزئی به آن قسمت از مغز کمک می کند تا بهتر عمل کند.
کارهایی بسیاری هست تا در خانه انجام دهید و در حد امکان مستقل و سالم باشید.
غذاهای سالم بخورید، به میزان نیاز استراحت کنید، از انرژی خود عاقلانه استفاده کنید و تمرینات منظمی را هر روز انجام دهید.
ورزش درمانی و کار درمانی هم می تواند مفید باشد.
بیماری پارکینسون چگونه زندگی را تحت تأثیر قرار می دهد؟
تشخیص این که شما به یک بیماری بلند مدت پیش رونده مبتلا هستید، زندگی شما را تغییر می دهد. طبیعی است اگر مجموعه ای از احساسات متفاوت را داشته باشید ممکن است احساس عصبانیت، نگرانی و غم کنید و یا راجع به آن چه پیش روی شما است نگران باشید. توضیحات بعدی کمک می کند تا مسائل کوچکی را در ذهن داشته باشید.
هیچ کس به درستی نمی داند که بیماری شما چگونه پیش می رود اما به طور معمول این بیماری به آهستگی پیشرفت می کنند. بسیاری از افراد سال های طولانی تنها با نشانه ی اصلی مثل رعشه در یک دست زندگی می کنند.
بسیاری از افراد مبتلا به پارکینسون می توانند برای زمان طولانی با این بیماری فعالیت کنند و البته این کار را می کنند. هر چند وقتی بیماری بدتر می شود، شما باید روش کارتان را عوض کنید. می توانید در باره این که چگونه خود را تطبیق دهید (از پزشک) کمک بگیرید.
مهم این است که در مراقبت های سلامت خود نقش کلیدی داشته باشید. هر چه می توانید راجع به بیماری اطلاعات کسب کنید در همه ی جلسات درمانی حاضر شوید و هر چه پزشک تان می گوید انجام دهید.
افسردگی در افراد مبتلا به پارکینسون طبیعی است. اگر خیلی غمگین و یا ناامید هستید برای دیدار با یک مشاور با پزشک تان صحبت کنید. داروهای ضد افسردگی هم مفید هستند.
دانستن این که تنها نیستید بسیار مفید است. از پزشک خود راجع به گروه های حمایتی بیماری سئوال کنید و یا به گروهای آنلاین بپیوندید.
بیماری پارکینسون علاوه بر فرد مبتلا بر نزدیکان وی هم موثر است. پس مطمئن شوید که آن ها را هم در تصمیم گیری ها سهیم می کنید. به آن ها کمک کنید که راجع به بیماری اطلاعات کسب کنند و حمایت های لازم را دریافت کنند.
ترجمه: ریحانه حمیدی فر – سایت تبیان


 موجب آزار و اذیت شما شود و مسیر خروج خود را نیز اسیب بزند. سنگ کلیه یکی از شایع ترین اختلالات کلیوی می باشد که اغلب مردم را در اکثر نقاط جهان درگیر می کند. طبق گزارش سازمان ملی سلامت در امریکا بیش از 10 میلیون نفر ا
موجب آزار و اذیت شما شود و مسیر خروج خود را نیز اسیب بزند. سنگ کلیه یکی از شایع ترین اختلالات کلیوی می باشد که اغلب مردم را در اکثر نقاط جهان درگیر می کند. طبق گزارش سازمان ملی سلامت در امریکا بیش از 10 میلیون نفر ا
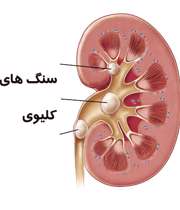 است که باعث کریستالی شدن و چسبیدن مواد معدنی به یکدیگر می گردد.
است که باعث کریستالی شدن و چسبیدن مواد معدنی به یکدیگر می گردد. سردرد در شما شود. سردردهای عصبی به دلیل حساس شدن اعصاب مغزی رخ می دهند. سردردهای میگرنی نیز نتیجه تغییراتی در مغز می باشند. در این حالت پیام های مغزی باعث آزاد شدن مواد شیمیایی خاصی می شوند که نتیجه آن اتساع رگ های خونی است. این پیغام ها همچنین باعث التهاب مغز می شوند که نتیجه آن همان سردرد است.
سردرد در شما شود. سردردهای عصبی به دلیل حساس شدن اعصاب مغزی رخ می دهند. سردردهای میگرنی نیز نتیجه تغییراتی در مغز می باشند. در این حالت پیام های مغزی باعث آزاد شدن مواد شیمیایی خاصی می شوند که نتیجه آن اتساع رگ های خونی است. این پیغام ها همچنین باعث التهاب مغز می شوند که نتیجه آن همان سردرد است.








 نتيجه اين كار آن است كه تنفس فرد به آساني انجام ميشود. اين داروها را اصطلاحاً داروهاي گشاد كننده برونش يا داروهاي برونكوديلاتور مي نامند و بصورت استنشاقي (اسپري) ساخته ميشوند. اين اسپري ها معمولاً به رنگ آبي هستند اما گاهي اوقات به رنگهاي سبز يا خاكستري نيز ساخته ميشود. اسپري ها در انواع مختلفي مي باشند. در اكثر موارد، از اسپري ها وقتي استفاده ميشود كه علايم بيماري بروز كرده و بيمار احساس ناراحتي مي كند. با اينحال در صورتي كه بيمار دچار آسم شديد باشد، مصرف منظم و روزانه اين اسپري ها توصيه مي گردد.
نتيجه اين كار آن است كه تنفس فرد به آساني انجام ميشود. اين داروها را اصطلاحاً داروهاي گشاد كننده برونش يا داروهاي برونكوديلاتور مي نامند و بصورت استنشاقي (اسپري) ساخته ميشوند. اين اسپري ها معمولاً به رنگ آبي هستند اما گاهي اوقات به رنگهاي سبز يا خاكستري نيز ساخته ميشود. اسپري ها در انواع مختلفي مي باشند. در اكثر موارد، از اسپري ها وقتي استفاده ميشود كه علايم بيماري بروز كرده و بيمار احساس ناراحتي مي كند. با اينحال در صورتي كه بيمار دچار آسم شديد باشد، مصرف منظم و روزانه اين اسپري ها توصيه مي گردد. 

 تازه های دنیای پزشکی
تازه های دنیای پزشکی